- Författare Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Senast ändrad 2025-11-02 20:14.
Insulin: hormonfunktioner, typer, norm
Innehållet i artikeln:
- Insulinfunktioner
- Sjukdomar associerade med insulins verkan
-
Insulinbehandling
- Kombinerad (traditionell) insulinbehandling
- Intensifierad insulinbehandling
- Insulintyper
- Kommersiella insulinpreparat
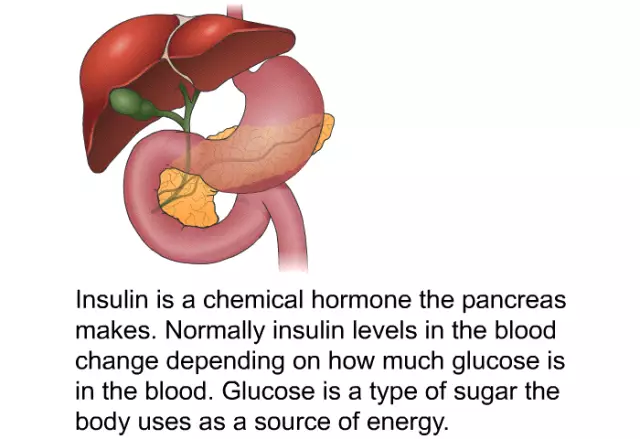
Insulin är ett protein som syntetiseras av β-cellerna i bukspottkörteln och består av två peptidkedjor kopplade av disulfidbroar. Det ger en minskning av koncentrationen av glukos i blodserumet och tar en direkt del i kolhydratmetabolismen.
Indikatorer för normen för insulin i blodserumet hos en frisk vuxen ligger i intervallet 3 till 30 μU / ml (efter 60 år - upp till 35 μU / ml, hos barn - upp till 20 μU / ml).

Insulinnivåerna i blodet bestäms med hjälp av ett blodprov
Följande tillstånd leder till en förändring av koncentrationen av insulin i blodet:
- diabetes;
- muskeldystrofi;
- kroniska infektioner
- akromegali;
- hypopituitarism;
- utmattning av nervsystemet
- leverskada;
- felaktig diet med ett alltför högt innehåll av kolhydrater i kosten;
- fetma;
- hypodynami;
- fysisk överansträngning
- maligna tumörer.
Insulinfunktioner
Bukspottkörteln har områden med β-cellbelastning som kallas Langerhans holmar. Dessa celler producerar insulin dygnet runt. Efter att ha ätit ökar koncentrationen av glukos i blodet, som svar på detta ökar den sekretoriska aktiviteten av β-celler.
Insulins huvudåtgärd är att interagera med cytoplasmiska membran, vilket resulterar i en ökning av deras permeabilitet för glukos. Utan detta hormon skulle glukos inte kunna tränga igenom cellerna, och de skulle uppleva energisvält.
Dessutom utför insulin ett antal andra lika viktiga funktioner i människokroppen:
- stimulera syntesen av fettsyror och glykogen i levern;
- stimulera absorptionen av aminosyror av muskelceller, på grund av vilka det finns en ökning av syntesen av glykogen och protein i dem;
- stimulera syntesen av glycerol i lipidvävnad;
- undertryckande av bildandet av ketonkroppar;
- undertryckande av lipidnedbrytning
- undertryckande av nedbrytningen av glykogen och proteiner i muskelvävnad.
Således reglerar insulin inte bara kolhydratmetabolismen utan även andra typer av metabolism.
Sjukdomar associerade med insulins verkan
Både otillräckliga och överdrivna koncentrationer av insulin i blodet orsakar utveckling av patologiska tillstånd:
- insulinom - en tumör i bukspottkörteln som utsöndrar en stor mängd insulin, varigenom patienten ofta utvecklar hypoglykemiska tillstånd (kännetecknat av en minskning av serumglukoskoncentrationen under 5,5 mmol / l);
- typ I-diabetes mellitus (insulinberoende typ) - otillräcklig produktion av insulin av β-celler i bukspottkörteln leder till dess utveckling (absolut insulinbrist);
- typ II-diabetes mellitus (insulinoberoende typ) - bukspottkörtelns celler producerar insulin i tillräckliga mängder, men cellernas receptorer förlorar sin känslighet för det (relativ insufficiens);
- insulinchock - ett patologiskt tillstånd som utvecklas till följd av en enda injektion av en överdriven dos insulin (i svår form, hypoglykemisk koma);
- Somojis syndrom (kroniskt insulinöverdossyndrom) är ett komplex av symtom som uppträder hos patienter som får höga doser insulin under lång tid.
Insulinbehandling
Insulinbehandling är en behandlingsmetod som syftar till att eliminera störningar i kolhydratmetabolismen och baserad på injektion av insulinpreparat. Det används främst vid behandling av typ I-diabetes mellitus, och i vissa fall också för typ II-diabetes mellitus. Mycket sällan används insulinbehandling i psykiatrisk praxis, som en av metoderna för behandling av schizofreni (behandling av hypoglykemisk koma).
Indikationer för insulinbehandling är:
- typ I-diabetes mellitus;
- diabetisk hyperosmolar, hyperlaccidemisk koma, ketoacidos;
- oförmåga att uppnå kompensering av kolhydratmetabolism hos patienter med typ II-diabetes mellitus med hypoglykemiska läkemedel, diet och doserad fysisk aktivitet;
- graviditetsdiabetes mellitus;
- Diabetisk nefropati.
Injektionerna ges subkutant. De utförs med en speciell insulinspruta, pennspruta eller insulinpump. I Ryssland och OSS-länderna föredrar de flesta patienter att injicera insulin med pennsprutor, vilket säkerställer korrekt dosering av läkemedlet och praktiskt taget smärtfri administrering.

Insulin injiceras subkutant med en speciell insulinspruta
Insulinpumpar används av högst 5% av patienterna med diabetes mellitus. Detta beror på pumpens höga kostnad och komplexiteten i användningen. Icke desto mindre ger införandet av insulin med hjälp av en pump en exakt imitation av dess naturliga utsöndring, ger bättre glykemisk kontroll och minskar risken för att utveckla korta och långsiktiga konsekvenser av diabetes mellitus. Därför ökar antalet patienter som använder doseringspumpar för behandling av diabetes mellitus stadigt.
I klinisk praxis används olika typer av insulinbehandling.
Kombinerad (traditionell) insulinbehandling
Denna metod för diabetes mellitusbehandling är baserad på samtidig administrering av en blandning av korta och långverkande insuliner, vilket minskar det dagliga antalet injektioner.
Fördelarna med denna metod:
- det finns inget behov av frekvent övervakning av blodsockerkoncentrationen;
- terapi kan utföras under kontroll av urin glukosnivåer (glukosurisk profil).
Huvudsakliga nackdelar:
- behovet av att strikt följa den dagliga regimen, fysisk aktivitet;
- behovet av att strikt följa den diet som läkaren föreskriver med hänsyn till den administrerade dosen;
- behovet av att äta minst 5 gånger om dagen och alltid samtidigt.
Traditionell insulinbehandling åtföljs alltid av hyperinsulinemi, det vill säga en ökad nivå av insulin i blodet. Detta ökar risken för att utveckla komplikationer som åderförkalkning, arteriell hypertoni, hypokalemi.
I grund och botten ordineras traditionell insulinbehandling till följande kategorier av patienter:
- äldre;
- lider av psykisk sjukdom
- med låg utbildningsnivå;
- i behov av extern vård;
- oförmögna att följa läkarens rekommenderade dagliga behandling, diet, tidpunkt för insulinadministrering.
Intensifierad insulinbehandling
Intensifierad insulinbehandling efterliknar den fysiologiska utsöndringen av insulin i patientens kropp.
För att simulera basal utsöndring på morgonen och kvällen administreras långvariga typer av insulin. Efter varje måltid som innehåller kolhydrater administreras kortverkande insulin (imitation av utsöndring efter måltid). Dosen förändras ständigt beroende på vilken mat som konsumeras.
Fördelarna med denna metod för insulinbehandling är:
- imitation av den fysiologiska utsöndringsrytmen;
- högre livskvalitet för patienterna;
- förmågan att följa en mer liberal daglig behandling och diet;
- minska risken för att utveckla sena komplikationer av diabetes.
Nackdelarna inkluderar:
- behovet av att utbilda patienter om beräkning av XE (brödsenheter) och rätt dosval;
- behovet av att utöva självkontroll minst 5-7 gånger om dagen;
- en ökad tendens att utveckla hypoglykemiska tillstånd (särskilt under de första månaderna av behandlingen).
Insulintyper
Insulin händer:
- monospecifikt (monospecifikt) - är ett extrakt av bukspottkörteln från en djurart;
- kombinerat - innehåller i sin sammansättning en blandning av extrakt av bukspottkörteln från två eller flera djurarter.
Efter art:
- mänsklig;
- fläsk;
- nötkreatur;
- val.

Det finns olika insulinpreparat som skiljer sig åt i hastighet och varaktighet och i ursprung.
Beroende på reningsgraden är insulin:
- traditionell - innehåller föroreningar och andra bukspottkörtelhormoner;
- monopik - på grund av ytterligare filtrering på gelén är innehållet av föroreningar i det mycket mindre än i det traditionella;
- monokomponent - har en hög renhetsgrad (innehåller högst 1% föroreningar).
Beroende på varaktighet och maximal verkan isoleras insuliner med kort och långvarig (medel, lång och ultralång) verkan.
Kommersiella insulinpreparat
Följande typer av insulin används för att behandla patienter med diabetes mellitus:
- Enkelt insulin. Det representeras av följande läkemedel: Actrapid MC (svin, monokomponent), Actrapid MP (svin, monopisk), Actrapid HM (genetiskt konstruerad), Insuman Rapid HM och Humulin Regular (genetiskt konstruerad). Börjar agera 15-20 minuter efter injektionen. Den maximala effekten noteras i 1,5-3 timmar från injektionsögonblicket, den totala verkningstiden är 6-8 timmar.
- NPH-insuliner eller långverkande insuliner … Tidigare i Sovjetunionen kallades de protamin-zink-insuliner (PCI). Ursprungligen ordinerades de en gång om dagen för att efterlikna basal utsöndring, och kortverkande insuliner användes för att kompensera för ökningen av blodglukos efter frukost och middag. Effekten av denna metod för att korrigera störningar i kolhydratmetabolismen visade sig dock vara otillräcklig och för närvarande förbereder tillverkarna färdiga blandningar med NPH-insulin, vilket kan minska antalet insulininjektioner till två per dag. Efter subkutan administrering börjar effekten av NPH-insulin på 2-4 timmar, når maximalt efter 6-10 timmar och varar 16-18 timmar. Denna typ av insulin presenteras på marknaden av följande läkemedel: Insuman Basal, Humulin NPH, Protaphane HM, Protaphane MC, Protaphane MP.
- Färdiga fasta (stabila) blandningar av NPH och kortverkande insulin. Injiceras subkutant två gånger om dagen. Inte lämpligt för alla patienter med diabetes. I Ryssland finns det bara en stabil färdigblandad blandning av Humulin M3, som innehåller 30% Humulin Vanligt kort insulin och 70% Humulin NPH. Detta förhållande är mindre sannolikt att provocera förekomsten av hyper- eller hypoglykemi.
- Super långverkande insuliner. De används endast för behandling av patienter med typ II-diabetes mellitus som behöver en konstant hög koncentration av insulin i blodserumet på grund av vävnadens resistens (resistens) mot det. Dessa inkluderar: Ultratard HM, Humulin U, Ultralente. Verkan av ultra-långvariga insuliner börjar 6-8 timmar efter deras subkutana injektion. Dess maximala uppnås efter 16-20 timmar och den totala åtgärdstiden är 24-36 timmar.
- Genetiskt konstruerade kortverkande humana insulinanaloger (Humalog). De börjar agera inom 10-20 minuter efter subkutan administrering. Toppen uppnås på 30-90 minuter, den totala åtgärdstiden är 3-5 timmar.
- Peakless (långverkande) humana insulinanaloger. Deras terapeutiska effekt är baserad på att blockera syntesen av hormonet glukagon, som är en insulinantagonist, av alfa-cellerna i bukspottkörteln. Åtgärdens varaktighet är 24 timmar, det finns ingen toppkoncentration. Representanter för denna grupp läkemedel är Lantus, Levemir.
YouTube-video relaterad till artikeln:

Elena Minkina Läkare anestesiolog-resuscitator Om författaren
Utbildning: examen från Tashkent State Medical Institute, specialiserad på allmänmedicin 1991. Upprepade repetitionskurser.
Arbetslivserfarenhet: anestesiolog-återupplivning av stadens moderskapskomplex, återupplivning av hemodialysavdelningen.
Hittade ett misstag i texten? Välj det och tryck på Ctrl + Enter.